אבחנות כרוניות "חולה קרדיאלי"
בהמשך למאמר השבועי הקודם אודות קריאת מכתב שחרור מבית חולים, במאמר זה נתמקד בעיקר באבחנות הכרוניות הקשורות ללב ולכלי הדם, ניתן לשמוע בשיחה בין אנשי צוות רפואי את המושג "אדון כהן, בן 73, ברקע קרדיאלי …" מה זה אומר? מה המשמעות של הדברים? האם יש קשר בין סימני אירוע מוחי שיש לו כרגע לבין מצבו הכרוני?
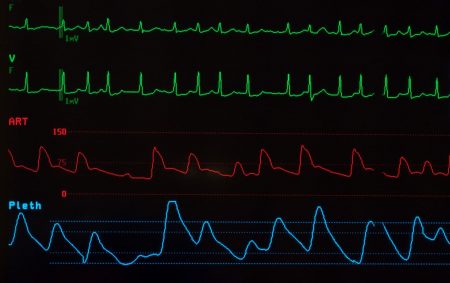
- IHD – Ischemic Heart Disease = מחלת לב איסכמית: היא מחלה המאופיינת באיסכמיה כלומר הפחתה באספקת הדם לשריר הלב, מצב של חוסר התאמה בין כמות החמצן שדורש שריר הלב לעומת כמות החמצן שמסוגלים העורקים לספק לשריר, במקרה זה הבעיה נוצרת בעקבות מחלת לב איסכמית כתוצאה ממחלת לב כלילית, כלומר בעקבות טרשת עורקים הכליליים נוצרה היצרות של העורק ופחות דם וחמצן מועברים בו. הסיכון למחלת לב איסכמית עולה עם הגיל, עישון, עודף כולסטרול בדם, סוכרת ויתר לחץ דם. מחלת לב איסכמית נפוצה יותר אצל גברים ואצל אנשים שקרובי המשפחה שלהם בעלי מחלת לב איסכמית, הסימנים למחלת לב איסכמית כוללים תעוקת לב (כאב בחזה בשעת ביצוע מאמץ גופני) וירידה בסיבולת הכושר הגופני. מחלת לב איסכמית שאינה יציבה באה לידי ביטוי ככאבים בשעת מנוחה או תעוקת לב אשר מחמירה עם הזמן. ביצוע אבחנה של מחלת לב איסכמית נעשית על ידי בדיקת אנזימי שריר הלב בדם, אק"ג, בדיקת לב במאמץ או במהלך צנתור למשל. כתלות בתסמינים ובסיכון, הטיפול במחלת לב איסכמית יכול להיעשות באמצעות תרופות, צנתור או ניתוח מעקפים. ולכן חשוב לנו לברר מהו הטיפול התרופתי אותו נוטל המטופל, האם הוא מקפיד על נטילת התרופות בזמנים הדרושים לו, והאם הוא עוקב אחר מצבו אצל קרדיולוג באופן קבוע?
- CABG – Coronary artery bypass surgery – ניתוח מעקפים: מחלת לב כלילית נגרמת מהתפתחות רובד טרשתי בדופן עורקי הלב כתוצאה משקיעת שומן, כולסטרול, סידן ותאים. כאשר נוצרת היצרות משמעותית בעורק, נמנעת אספקת דם לשריר הלב ובמצב של חסימה מלאה זהו כבר אוטם שריר הלב הגישה האקטיבית לטיפול במחלה כלילית חריפה – בה מחודשת אספקת הדם לשריר הלב באמצעות צנתור או ניתוח מעקפים, הביאה לירידה ניכרת בתמותה. צנתור טיפולי בעורקים הכליליים בלב, מהווה פתרון ראשוני מקובל לפתיחת חסימה כלילית. אולם חולים רבים אינם מתאימים לטיפול בצנתור, זאת בשל מורכבות ההיצרויות בעורק, ריבוי העורקים הפגועים ומצב של רובד טרשתי חוסם בעורק הכלילי הראשי. בניתוח יוצרים מעקפים לעורקים הכלילים באמצעות כלי דם הנלקחים מגוף המנותח (שתלים). איכות השתלים (מעקפים) ועמידותם בפני התפתחות טרשת בשתל עצמו, קובעים את הצלחת הניתוח לאורך זמן. בעבר העדיפו המנתחים להשתמש בווריד שנלקח מרגל החולה כמעקף, אך לאור העובדה שחלק ניכר ממעקפים ורידיים אלו יסתמו בטווח של 15-10 שנים, החלה מגמה של שימוש רב יותר בשתלים עורקיים הנלקחים מחלקו הפנימי של דופן בית החזה (שמאל וימין), וכן מעורק היד. היתרון בשיטה זו, בהפחתת הישנות אירועים לבביים, צנתורים ואשפוזים חוזרים.
- PTCA – Percutaneous Transluminal Coronary Angioplasty = צנתור לבבי: עד לפני שנים לא רבות טופלו חסימות והצרויות של עורקי הלב בעיקר באמצעות ניתוח מעקפים. כיום הפך הצנתור לטיפול המוביל והמועדף בבעיות אלו. בישראל הנחשבת לאחת המדינות המתקדמות ביותר בעולם המערבי בתחום הרפואה בכלל והקרדיולוגיה בפרט, תפס הצנתור מקום מרכזי בטיפול בחולי לב וכתוצאה חלה בשנים האחרונות ירידה משמעותית בתמותה בישראל כתוצאה מאוטם שריר הלב, כיום ישנם מס' סוגי צנתורים: חלקם אבחנתיים ונועדו לבדוק את שריר הלב וחלקם נועדו ממש לטפל ולפתור בעיות בשריר הלב – ולכן כשחולה מספר לנו שעשה צנתור כדאי לשאול האם מצאו משהו? האם פתחו חסימה כל שהיא במהלך הצנתור? בחלק מהמקרים מתחילים כצנתור אבחנתי שנועד לבדוק אם ישנה חסימה המצריכה טיפול ובהמשך גם פותחים את החסימה משמע צנתור טיפול, ישנם מצבים שונים שמזהים אוטם בעורקים הקורונרים ע"פ אק"ג ובדיקות דם ואז מכניסים את החולה ל"צנתור דחוף" .השיטות העיקריות לכניסה למערכת העורקית לשם ביצוע צנתור הן כניסה מעורק הפמורלי במפשעה או כניסה דרך עורק רדיאלי. השיטה הדומיננטית להרחבת עורקים היא השתלת סטנטים – תומכנים, חלקם משחררים תרופות שונות באזור ההחדרה, ואילו בעתיד יתכן וישתמשו בתומכנים נמסים, לעיתים חולים לאחר צנתורים מטופלים במגוון תרופות בעיקר נוגדי קרישה מהסוגים השונים, ייתכן ונלווית למחלה הלבבית גם מחלות נוספות כמו סוכרת ייתר לחץ דם, ייתר כולסטרול בדם שהם מהווים גורמי סיכון למחלות נוספות. בכ-25% מהצנתורים שבוצעה בהם השתלת תומכן – סטנט, מתגלה היצרות נוספת לאחר כ 3 חודשים. אמנם תומכנים מצופי תרופה צמצמו את שכיחות ההיצרות הנוספת, אך קיימת בהם סכנה להתקפי לב חריפים בשל קרישי דם שעלולים להיווצר באזור התומכן אף שנים לאחר השתלת התומכן. במקרים אלו חשוב להמשיך בטיפול באספירין על פי המלצת הרופא המטפל, ובנוסף לעיתים ממליץ הרופא ליטול משך שנה שלמה את התרופה פלביקס (תרופה הנוגדת את צימוד הטסיות כמו האספירין רק במנגנון שונה) מאידך, שימוש שני התרופות יחד עלול לגרום לדימומים במידה והחולה נופל או נחבל או להיפך נזקק לניתוח או לפעולה פולשנית חודרנית אחרת.
- CHF = Congestive heart failure – אי ספיקת לב: מצב שבו הלב אינו מספק דם במידה מספקת לצורכי הגוף. זה קורה לרוב בגלל תפקוד לקוי של שריר הלב, אך לא רק בגלל זה. אי ספיקת לב יכולה להופיע בדרגות חומרה שונות: במקרים הקלים יחסית היא מפריעה בזמן מאמץ גופני או לא מפריעה בכלל, ובמקרים החמורים יותר החולה סובל אפילו בזמן מנוחה. חולים הסובלים מאי ספיקת לב עלולים לסבול מתוחלת חיים קצרה ומאיכות חיים ירודה, להתקשות בפעולות שכרוכות במאמצים פיזיים (למשל, לעלות במדרגות) ולסבול לעיתים מתופעות לוואי שונות כמו קוצר נשימה בשעות הלילה, בצקת ריאות וצבירת נוזלים ברקמות. ניתן לחלק את הסיבות לאי ספיקת הלב לארבע קבוצות גדולות:
- מחלות של שריר הלב (קרדיומיופטיות). מדובר בקבוצה של מחלות שהמכנה המשותף שלהן הוא פגיעה בשריר הלב. הסיבה השכיחה ביותר היא התקפי לב שגורמים להחלפת השריר התקין בצלקת או היצרויות בכלי הדם המספקים דם לשריר הלב (טרשת עורקים, מחלת לב כלילית). כאשר לא מגיע מספיק דם אל שריר הלב, הוא לעיתים לא "מת", אבל גם אינו מתפקד היטב.
- מחלת לב מסתמית: היצרות של מסתם או דליפה ממסתם עלולות לגרום לאי ספיקת לב. במקרה כזה שריר הלב עובד באופן תקין, אבל זרימת הדם בו אינה תקינה.
- פגמים במבנה הלב, למשל חורים הגורמים לדלף בין אזורים שונים בלב – לרוב עקב מומי לב מולדים.
- אי ספיקת לב כאשר הלב עצמו עובד באופן תקין, אבל הדם אינו מצליח לעבור (למשל בגלל תסחיף ריאתי), או משום שהגוף מתאמץ להעביר דם בכמויות גדולות מאוד מסיבות אחרות כמו חוסר דם, פעילות יתר של בלוטת התריס, מחלה זיהומית ודלף (שאנט) מהעורקים לוורידים. ויש עוד סיבות, נדירות יותר, לאי ספיקת לב.
אי ספיקת לב היא מחלה כרונית שיכולה להיות יציבה שנים רבות או להחמיר עם הזמן ("מחלה פרוגרסיבית"). מהלך המחלה מתאפיין בתנודות שנעות בין יציבות קלינית להחמרה בסימפטומים. חולי אי-ספיקה בלב צריכים ליטול תרופות באופן קבוע על מנת להפחית את הסיכון להיקלע לבצקת ריאות שזהו מצב רפואי מסכן חיים, הגורם העיקרי לבצקת ריאות קשור בדרך כלל למחלה של הלב. כאשר קיימת פגיעה בשריר הלב, בגלל מחלת לב איסכמית (שנגרמת עקב מחלה של עורקי הלב) עלולה להתפתח אי-ספיקה בלב. אחד ממאפייני אי-הספיקה בלב הוא הפרעה בניקוז הדם מהריאות ללב, ועלייה בלחץ כלי הדם בריאות עקב גודש הדם שבתוכם. הלחץ בכלי הדם הגדולים שבריאה גדל, וגורם לעליית לחץ בכלי הדם הקטנים וליציאת נוזל מכלי הדם הללו אל רקמת החיבור בריאות. הצטברות הנוזל ברקמת החיבור בריאות מפריעה לחמצון ולשחלוף גזים תקין.
- CARDIAC PACEMAKER = קוצב לב:
ברבע עד שליש מהחולים הסובלים מאי ספיקת לב יש הפרעת הולכה חדרית, (כמו חסם צרור הולכה שמאלי LBBB – Left bundle branch block), כעדות לחוסר תיאום (סנכרון) בכיווץ חדר שמאל. בעזרת קיצוב דו-חדרי מסונכרן ניתן לשפר את התפקוד של חדר שמאל, להביא לשיפור משמעותי בדרגה התפקודית שלהם, ואף להורדה בשיעור התמותה. בחלק מהחולים הסובלים מאי ספיקת לב קיים חוסר תיאום בהתכווצות חלקים שונים של הלב. כך למשל, המחיצה הבין חדרית מתכווצת לפני החלק הצידי (לטרלי) של חדר שמאל, מצב שגורם לפגיעה קשה בכושר ההתכווצות של הלב וירידה משמעותית בתפוקת הלב. במצבים כאלה קיימת אפשרות לתאם מחדש את כיווץ חלקי הלב השונים, טיפול שנקרא קיצוב דו חדרי (CRT – Cardiac resynchronization therapy). בטיפול זה מושתלות בגופו של החולה שלוש אלקטרודות – בעלייה ימנית, בחדר ימני ובחדר השמאלי וכך בעצם יש חיקוי של פעולת הקוצבים הטבעיים בלב של החולה, טיפול זה מביא חלק ניכר מהחולים לשיפור בתסמינים הנובעים מ CHF, שיפור ביכולת לבצע מאמץ, ירידה בשיעור האשפוזים בגלל אי ספיקת הלב, שיפור בתפקוד חדר שמאל, לעיתים כיוון שחולים אלה סובלים מליקוי קשה בתפקוד חדר שמאל, ונמצאים בסיכון מוגבר למוות לבבי פתאומי, לרוב משולב הקוצב הדו-חדרי עם דפיברילטור, ואז המכשיר נקרא CRTD (Cardiac resynchronization therapy defibrillator). - AICD = דפיברילטור מושתל – Implantable cardioverter defibrillator דפיברילטור מושתל הוא מכשיר שמשמש לטיפול בהפרעות קצב חדריות ולמניעת מוות פתאומי. המכשיר מושתל מתחת לעור, ומחובר באמצעות אלקטרודות לפנים הלב. הוא מנטר את הפעילות החשמלית של הלב, ומטפל באופן אוטומטי בהפרעות קצב הלב מסכנות החיים על ידי קיצוב מהיר ובמידת הצורך במתן מכת חשמל. יעילות המכשיר הוכחה במספר רב של מחקרים חשובים שבדקו את יעילותו הן במניעה ראשונית כגון בחולים הנמצאים בסיכון להפרעות קצב חדריות / מוות פתאומי אך מעולם לא חוו אירוע כזה, והן במניעה שניונית כגון חולים לאחר אירוע של הפרעת קצב חדרית/ מוות לבבי פתאומי.
את הקצב ו/או הדפיברילטור ניתן למצוא תחת עור החולה, נראה כמכשיר קטן מעל לחזה מצד שמאל, לעיתים רחוקות הוא מופיע בצד ימין. במידה ומגיעים להחייאה על חולה מושתל קוצב / דפיברילטור והחולה ללא דופק ונשימה מחברים דפיברילטור כרגיל אולם אם המכשיר ממוקם בצד שמאל יש להרחיק את המדבקה העליונה כ 8-10 ס"מ מהקוצב.
במאמר זה נבחרו מס' מצומצם של מושגים המופיעים במכתבי שחרור של חולים עם המשמעות הקלינית שלהם, במאמר הבא נעסוק בעוד מושגים הקשורים למערכת הלבבית.