ROSC – הטיפול בחולה לאחר החייאה
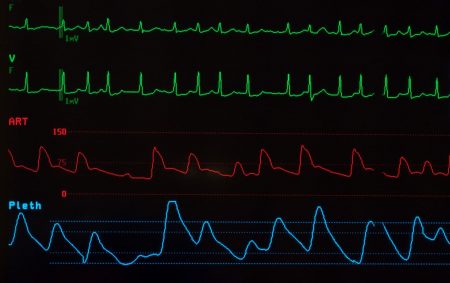
בהמשך למאמר הקודם בנוגע להחייאה בסיסית ומתקדמת נתמקד עכשיו בסדר הגישה והטיפול בחולה לאחר חזרה ספונטנית של דופק, כאשר ברמת ה BLS בדיקת הדופק תתבצע לאחר שמכשיר הדפיברילטור לא המליץ על שוק ו/או עברו 2 דקות של החייאה (לא בודקים ולא מתייחסים לחזרת דופק מיד לאחר שוק), ברמת ה ALS ניתן גם להתרשם משינוי קצב במוניטור שיכול להתאים לקצב לב תקין, נאשש זאת בדיקת דופק בעורק הקרוטידי, אפשרות נוספת זה עליה בערכי פליטת ה CO2 (קפנו) מה שיעיד על סירקולציה יעילה יותר ואולי על חזרת דופק ספונטני. אפשרויות פחות נפוצות זה תזוזה של החולה, חזרה ספונטנית של נשימה, ובמקרי קיצוניים גם חזרה להכרה מסוימת והתנגדות להנשמה או להמשך פעולות ההחייאה אבל כאמור זה כבר ממש ממש לא נפוץ וקורה במצבים ממש מיוחדים בהם ההחייאה החלה מיד ובסמוך לתחילת האירוע הלבבי.
אנחנו כל הזמן לומדים ומשתפרים ב: איך לבצע החייאה, אבל מה קורה אחרי שחזר דופק? האם זה מה שנקרא החייאה מוצלחת? (סוגיה מעניינת בפני עצמה) מה קורה הלאה בבית חולים? מה צריך לעשות? אחרי מה צריך לעקוב? וממה צריך לפחד?
ROSC – Return of Spontaneous Circulation: לאחר ביצוע החייאה שבה הופיע חזרת דופק ספונטני עלינו לייצב את החולה עד כמה שאפשר ולדאוג להעברה של החולה לבית החולים, הטיפול הבסיסי שלנו והטיפול המתקדם ברמת ה ALS שיינתנו בשעה הראשונה שלאחר חזרת הדופק ישפיעו באופן משמעותי על המשך הטיפול, שיעור ההישרדות, וגם על הנזק המוחי של החולה לאחר מכן. המטרה העיקרית בכלל של כל המערך הרפואי היא לנסות ולפצות על הנזק שנוצר במוח בעקבות החוסר בחמצן והעודף בפחמן דו חמצני במהלך ההחייאה, הנזק הזה בא לידי ביטוי בבצקת מוחית שמופיעה בעקבות ההיפוקסיה, הצטברות של תוצרי פסולת תאים שמתו בעקבות החוסר בחמצן, האפשרויות עומדות על ווידוא נשימה מספקת ובמידה ואין נשימה לדאוג להכנסת חמצן בצורה טובה והוצאת CO2 בצורה טובה (הנשמה = חמצון ואוורור) לא פחות חשוב שיהיה נוזל שייקח את החמצן מהריאות למוח, ויעביר CO2 מהמוח חזרה לריאות ולכן חשוב מאוד לייצר / לשמר לחצי דם. טיפול לקוי או חוסר בטיפול ראוי יאפשר לנזק המוחי להשפיע על מצבו הקליני של החולה – בחלק מהמקרים זה יסתיים במוות ובחלק אחר הנזק ישתרש ויגיע למצב של שתוקים, פרכוסים, שינויים במצב ההכרה של החולה, נכויות שונות ועוד, חמצון טוב ואוורור טוב בשילוב עם שמירה על ערכי לחץ טובים יאפשרו שיקום והחייאה של רקמת המוח!!!
פתיחת נתיב אוויר A: לאחר חזרת דופק ספונטני הטיפול בחולה יתחיל בשמירה ווידוא נתיב אוויר פתוח, כלומר הטיית הראש לאחור – דחיקת לסת בשיטת מצח סנטר, על מנת למנוע צניחת בסיס לשון ולאפשר לחולה לנשום בצורה ספונטנית או לקבל את ההנשמות בצורה טובה, חשוב לזכור שהנשמה שלא בהטיית הראש לאחור, חוץ מזה שלא מכניסה חמצן לריאות ומונעת תועלת היא אף גורמת לנזק היות והקיבה מתנפחת לוחצת ודוחקת את הסרעפת וזה מקשה גם על הנשימה וגם על הלב לעבוד בצורה יעילה יותר.
ברוב המקרים חזרת הדופק מופיעה לאחר חמצון יעיל של החולה בעזרת טובוס אז העניין של פתיחת נתיב אוויר פחות רלוונטי אבל כ חשוב לוודא שוב שהטובוס במקום, בעומק הנכון ומקובע כראוי (ALS), בצוותי ALS בשלב זה תתבצע גם החדרת זונדה על מנת לנקז אוויר מהקיבה ולאפשר התרחבות תקינה של הריאות.
שמירה על חמצון ואוורור B: לאחר שנתיב האוויר פתוח וניתן להנשים בצורה יעילה חשוב לשמור על חמצון נאות כלומר להנשים בקצב של 10-12 הנשמות בדקה, ולשמור על ערכי סטורציה של 94-99% חשוב לראות שבית החזה עולה בצורה שווה בזמן ההנשמה מה שיעיד על מיקום ועומק נכון של הטובוס ו/או על פתיחת נתיב אוויר יעילה, חשוב מאוד לא להנשים ייתר על המידה, בעבר הייתה תאוריה שאמרה "היות והחולה שרוי במצב של חמצת נשימתית בעקבות החוסר בחמצן שהיה עד עכשיו כדאי להנשים במהירות על מנת לתקן ולפנות CO2 מהגוף ולהגיע למצב של בססת נשימתית" זה חד משמעית לא נכון ואפילו גורם נזקים קשים כפי שנפרט.
חמצון: כפי שיש להימנע מהיפוקסיה לאחר חזרת דופק בהחייאה כך יש להימנע מעודף בחמצן ולכן אין להזרים חמצן בריכוז גבוה. במחקר גדול שבוצע ב 6,326 חולים שאושפזו לאחר דום לב מתן חמצן בריכוז גבוה היה קשור לשיעורי תמותה גבוהים יותר בהשוואה לחולים עם מתן חמצן בריכוז נורמלי – ולכן הנשמה בקצב של 10-12 בדקה, ושמירה על ערכי סטורציה של 94-99%.
אוורור: הנשמה בקצב איטי לאחר החייאה עלולה לגרום להיפוקסיה ולהיפרקרביה שיגרמו להרחבת כלי הדם במוח ועל–ידי כך לגרום לעליית לחץ תוך גולגולתי,
מצד שני-היפרוונטילציה אוורור יתר גורם להפחתה בכמות ה CO2 בדם מתחת לגבול התחתון הדרוש וזה גורם לכיווץ של כלי דם בצורה קיצונית מידי עד למצב של איסכמיה (זאת הסיבה שיש כאב ראש ב HY). בנוסף היפרוונטילציה הנשמה בקצב מהיר מ 10-12 הנשמות לדקה עלולה להעלות לחץ בבית החזה בעקבות נפח אוויר גבוה שכלוא בריאות (לא לשכוח שהחולה לא יכול לעשות שאיפה ונשיפה בצורה רגילה – אז השאיפה אנחנו עושים לו בלחץ של האמבו אבל נשיפה אמור לקרוא לבד ולכן נותנים לזה זמן של 5-6 שניות אבל אם מנשימים מהר יותר אז מצטברים נפחי אוויר בתוך הריאות) וכתוצאה מכך נוצר לחץ על כלי הדם הגדולים ועל הלב ותפוקת הלב יורדת = יכולת הזרמת הדם בגוף יורדת = חוסר בחמצן למוח = נזק !!! נוסף לכך, נזק נוסף שיכול להיות בגלל הנשמה מהירה זה נפחים גדולים שעלולים לגרום לברוטרומה (נזק לקרומי הריאה וחדירת אוויר לבין הקרומים עד למצב של חזה אוויר) בעיקר בחולים עם מחלות ריאה כגון COPD או אסטמה.
בנוגע לנפחי הנשמה – ישנה טעות גורפת שבה מבצעים סחיטה מלאה של האמבו, נפח הנשימה התקין אצל אדם בריא עומד על 350-500cc בכל נשימה, אין שום סיבה שבהחייאה וגם לאחר החייאה נסחו את כל האמבו שמכיל כ 1000-1700 cc (כן כן יותר מליטר וחצי), בעיקר כשמנשימים לטובוס או ל LMA שאז רוב התכולה נכנסת לריאות. ולכן נפח הנשימה התקין הוא עד לעליית בית החזה! ברגע שעלה אפשר להפסיק את הלחיצה.
סירקולציה C: אחד הדברים שגורמים להחמרה במצבו של החולה לאחר החייאה זה ירידה בפרפוזיה, לשם ההבנה – כרגע המשאבה שמהווה את הגורם המרכזי לזילוח הדם לרקמות חזרה לתפקוד וסביר להניח שהלב לא יעבוד בצורה הכי טובה שיש – כלומר אין הרבה מה לצפות מהלב שייצר לחץ דם בצורה טובה, מאידך אנחנו זקוקים ללחץ דם לפחות 90 סיסטולי על מנת לספק חמצן למוח, ולכן חשוב לפעול על לתיקון הפרפוזיה ב 4 מישורים מרכזיים, לא כולם ברמת ה BLS אבל כדאי מאוד שנכיר אותם:
נפח הדם – בדיקת לחצי דם לאחר חזרת דופק ספונטני תסייע לנו לדעת קצת יותר על מצבו של החולה, במידה והמדידה מראה על ערכים נמוכים מ 90 ממ"כ ננסה להעלות את נפח הדם באמצעות מתן בולוס של נוזלים במינון של 250cc ולאחר מכן לבצע מדידה חוזרת.
חשוב מאוד גם להעריך את המקור לירידה בלחצי הדם – היות ומצב הלב לאחר החייאה לא במיטבו יתכן והמקור לירידה בלחצי הדם הוא בכלל על רקע של תפקוד לקוי של שריר הלב. ולכן אם הדופק הוא בין 60-150 (שאלו הערכים הנורמליים לאחר החייאה) אנחנו אומרים שכנראה הבעיה היא בנוזלים / בעוצמת הכיווץ / בקוטר כלי הדם ולכן נוזלים יעזרו פה וצריך לתת מנה נוספת של 250cc
אם הדופק נמוך מ60 או גבוה מ 150 כנראה שזה הגורם לירידה בלחצי הדם ויש צורך בהתערבות תרופתית ו/או חשמלית (קיצוב חיצוני בברדיקרדיה, שוק בקצב מהיר מ 150. לאחר החייאה ובעיקר לאחר טיפול תרופתי באדרנלין מתקבל על הדעת שתופיע טכיקרדיה, עד ל 150 ללא צורך בהתערבות מעבר לזה כבר כן)
תפוקת הלב – לעיתים גם אם הלב מתכווץ בקצב הנכון הוא לא מצליח להעלות לחצי דם בגלל כושר כיווץ לקוי, נוזלים יסייעו לשריר הלב להימתח קצת יותר מהרגיל ולהתכווץ טוב יותר על פי חוק פרנק סטרלינג שאומר: ככל שיכנס יותר נפח דם ללב בדיאסטולה השריר ימתח יותר ובזמן כיווץ יצא יותר דם מהחדר, ולכן במידה ולחצי הדם נמוכים מ 90 ניתן בולוס של 250cc ונבצע הערכת קצב הלב ובמידה והדופק בטווח הסביר (60-150) ניתן מנה נוספת של 250cc, אנחנו יוצאים מנקודת הנחה שהלב לאחר התקף, איסכמי, ולא מתפקד כראוי ולכן נימנע ככל האפשר ממתן מנות נוספות של נוזלים על מנת לא לייצר עומס מיותר. מטפל ALS יכול להשתמש בתרופות להעלאת תפוקת הלב וכיווץ כלי הדם על מנת לשפר לחצי דם בצורה יעילה יותר.
הפרעות קצב – ברמת ה BLS ניתן להעריך הפרעת קצב על פי מהירות הדופק והסדירות (גם סדיר ומהיר מ 150 נקרא הפרעת קצב) – ההשפעה העיקרית היא על היציבות ההמודינמית של החולה, והטיפול המניעתי הוא ע"י תרופות או היפוך חשמלי מסונכרן של צוותי ALS, אך לנו חשוב מאוד לזכור כי יתכן ופרפור החדרים שהופיע במהלך ההחייאה יחזור שוב היות וטרם בוצעה פתיחה של העורק החסום או לא נפתרה הבעיה שגרמה ל VF כלומר הוא יכול בכל רגע לחזור למצב של VF ולכן מבחינתנו הוא במעקב צמוד מבחינת ABC והכי חשוב זה לא להוריד את המדבקות דפיברילטור עד להחלפה בזוג מדבקות המכשיר של הצוות המפנה, כלומר שלא יהיה רגע שהחולה לא מנוטר.
כלי הדם – ברמת הALS במצב שעדיין לחצי הדם עדין לא מגיבים למרות הטיפול בנפח, ובהפרעות קצב, ובכושר הכיווץ יינתנו תרופות כמו דופמין ואדרנלין להעלאת תפוקת הלב ולחצי הדם. אולם פה כבר אמורה להידלק נורה אדומה מה אנחנו עושים לא בסדר??? אולי יש עוד משהו שאנחנו יכולים לשנות על מנת לשפר את המצב?
אם היה שימוש באמיודורון בהחייאה – על מטפל ה ALS לתת מנת אחזקה של 1 מ"ג לדקה
גורמים הפיכים (ALS/BLS) – לאחר החייאה וחזרת דופק ספונטני ולאחר שכבר כל הסכנות הפוטנציאליות ל ABC קיבלו מענה חובה לנסות לברר מה היה הגורם להחייאה, כאן נכנסת האנמנזה של איך זה קרה? כמה זמן היו כאבים בחזה? מי מצא אותו? וכ"ו במידה ועולה באנמנזה גורמים הניתנים לטיפול במקום – חשוב לתת להם מענה ראשוני על מנת למנוע מצב שהחולה מדרדר שוב להחייאה, וגם על מנת לשפר את סיכויי ההישרדות שלו בהמשך.
ישנם גורמים רבים להחייאה הנפוץ היותר הוא אוטם בשריר הלב שבמקרים מסוימים יטופל תרופתית בעזרת נוגדי קרישה. גורמים נוספים שנזהה בעזרת אנמנזה יוכלו לקבל טיפול גם עלי ידי צוות BLSולכן חשוב לנו להכיר אותם:
החייאה על רקע של היפוולמיה תטופל בהחזר נוזלים גם במהלך ההחייאה (BLS)
החייאה על רקע של היפוקסיה – כגון על רקע של בצקת ריאות או חנק ההתמקדות תהיה בחמצון ראוי ושמירה על ערכי סטורציה של לפחות 94%. (BLS)
החייאה על רקע של היפוטרמיה – לדאוג לחימום של החולה ע"י הפשטה, ייבוש ניגוב טוב וכיסוי בשמיכה טרמית, במידת האפשר מתן של נוזלים מחוממים. (BLS)
היפוגליקמיה לאחר החייאה – קשה להגדיר מה גרם למה? האם החייאה הביאה למצב של היפוגליקמיה או שקודם כל היה היפוגליקמיה ואחר כך הדרדר להחייאה, בכל אופן עדיפות היא לטיפול ע"י מטפל בדרגת ALS וזאת בעזרת גלוקוז לווריד גדול, על מנת למנוע מצב של אספירציה.
חזה אויר בלחץ – יתכן ובמהלך ההחייאה בגלל שבר בצלעות, בגלל הנשמה חזקה מידי / מהירה מידי יוצר נקב בין קרומי הריאה וידלוף אוויר פנימה עד למצב של חזה אוויר בלחץ, חשוב מאוד לזהות זאת בעיקר בעזרת שינוי בין כנסית האוויר לצד הפגוע מול הצד הבריא במהלך ההנשמה, הטיפול הוא ניקוז האוויר ע"י מטפל ALS בעזרת מחט מיוחדת.
סיבוכים שכיחים לאחר החייאה – החייאה מהווה אירוע טראומתי למטופל הן מבחינת הנזקים הפוטנציאלים, הנזק המוחי, והנזק הפיזי בעקבות המאמץ האגרסיבי של ההחייאה, אולם ישנם דברים שניתנים למניעה בהקפדה שלנו על הכללים, כגון: נזק גרמי לעצמות שעלול להופיע גם בצלעות וגם בסטרנום, אם נקפיד על מיקום נכון, עוצמה נכונה, שימוש ראוי בקרדיופאפ יכולים להפחית את הנזק ואת הסיכוי לשבר במקום, בנוסף נזק גרמי שכזה עלול לגרום גם לחזה אוויר או חזה דם, חשוב גם למנוע וגם אם נוצר לעקוב ולוודא לא מתפתחת סכנת חיים. חשוב גם לוודא שלא נוצר איזשהו נזק במהלך ההנשמה או האינטובציה כגון טראומה לחניכיים, שבירת שיניים, חתך בשפתיים או משהו דומה, הרעיון הוא לבדוק מה נוצר ואיך למנוע נזק מה שקרה.
שיקולים בדרכי הפינוי – סיימנו החייאה בשעה טובה ומוצלחת לחולה יש דופק והוא מונשם בעזרת טובוס מחובר לאמבו ולבלון חמצן, מטופל בנוזלים ובתרופות למניעת הפרעות קצב, הוא מחובר למדבקות לצורך מתן שוק במידה ויופיעו הפרעות קצב. לחץ הדם של החולה נע סביב 90 סיסטולי והוא שוכב ברצפת הסלון בביתו שבקומה השנייה בבניין ללא מעלית. איך מעברים את כל זה לחדר מיון הקרוב בשלום ובמהירות?
קודם כל צריך לקחת בחשבון את עניין הסיוע לצוות המפנה, את הצורך בקריאה לכוננים נוספים, וזאת על מנת להעביר את החולה בשכיבה למיטת האמבולנס ללא שינוי בזווית החולה על מנת למנוע נפילה בלחצי הדם, ניתן להיעזר בקרש גב כאמצעי נשיאה, ניתן להיעזר במשלושי קיבוע על מנת להחזיק את ידי המטופל, ניתן להיעזר בצווארון על מנת למנוע טלטול של הראש במהלך הנשיאה עד לאמבולנס.
לסיכום – ביצוע החייאה הוא החלק המרכזי בהחייאה אולם הטיפול בחולה לאחר החייאה נותר לרוב לצוותי הפינוי אולם גם לנו חשוב מאוד להבין מה קורה ומה השלבים – מומלץ לעיין בפרוטוקול וללמוד על סדר הפעולות