"נוהל חשיפה"
כחלק מהיותנו כונני רפואת חירום וצוות רפואי במסגרות שונות אנו נחשפים מעלת לעת למחלות זיהומיות מדבקות.
ברוב רובם של המקרים אין חשיפה והאורגניזמים אינם מועברים לגופינו, בחלק קטן מהמקרים מתקיימת העברה, אך גופינו יודע לדחות את הגורמים המדביקים אף ללא ידיעתנו וללא גילוי סימפטומים חריגים. במקרים חריגים ונדירים ביותר אנו עשויים להידבק ולפתח נשאות או לפתח מחלה זיהומית אשר דורשת טיפול בהקדם על מנת למנוע את החמרתה ופיתוח סיבוכים קלים או חמורים.
לרוב, אנו כמטפלים, לא נדע על קיום המחלות או הנשאות אם החולה לא יציין זאת ו/או לא תהיה רשומה רפואית בנושא בנמצא, ועל כן עלינו להתייחס לכל מטופל כאל חולה במחלה זיהומית ולהתמגן כיאות!
המחלות הזיהומיות שניתן להיחשף אליהן הן רבות ומגוונות אך מבניהן נזכיר מספר מחלות בולטות:
- דלקת כבד נגיפית – הפטיטיס על סוגיו השונים (A,B,C בעיקר)
דלקת ויראלית אשר מועברת בהפרשות וחוסר היגיינה (A) או ע"י חשיפה לדם ולמוצריו או להפרשות אחרות בדרך כזו או אחרת (B,C). זמני הדגירה וההדבקה של הוירוס משתנים לפי הסוג אך עשויים להימשך אף תקופה ארוכה. נשאות עשויה להימשך שנים רבות, והדלקת עשויה לחלוף ללא טיפול (A) או רק לאחר טיפול מאומץ (B בעיקר) כאשר היא עשויה להחמיר לשחמת כבד, סרטן כבד ואף להוביל לתמותה.
כיום ישנם חיסונים לסוג A ו B אשר נדרשים לכל עוסק ברפואה ואף טיפול לאחר חשיפה ע"י אימונוגלובולינים.
לרוב החולים יתלוננו על חולשה, גרד ויהיו "צהובים" בשל הפגיעה בכבד ושחרור הבילירובין.
- תסמונת הכשל החיסוני – HIV
אוסף של מחלות אשר "מתלבשות" על גוף שנפגע בשל וירוס ה"כשל החיסוני הנרכש" אשר פוגע בכל מערכות ההגנה של הגוף ומקל על חדירת אורגניזמים פוגעניים אחרים (אשר לא היו חודרים במידה והיה מדובר באדם בריא).
ההדבקה בידי חשיפה לדם או לנוזלי גוף, כאשר הווירוס עצמו חלש למדי ולא שורד באוויר זמן רב ועל כן הדבקה בצורה זו כמעט ואינה אפשרית.
כיום איכות הטיפול וההתמודדות כנגד ההשפעות של הווירוס השתפרה לאין ערוך והנשאים יכולים לחיות שנים רבות עם המחלה, כאשר הטיפול המוכר כנגדה הוא ה"קוקטייל" המפורסם.
- שחפת – TB
מחלה זיהומית אשר נגרמת מחיידק המיובקטריום, מועברת בשיעול / עיטוש, לרוב לאחר חשיפה מרובה וארוכה לחולה / נשא.
המחלה המדבקת אשר באה לידי ביטוי בסכנת הדבקה עבורנו כמטפלים היא זו אשר שוכנת בריאות (חדירת החיידק דרך דרכי האוויר ויצירה של מוקדים בריאות). תיתכן מחלה באזורים אחרים של הגוף כדוגמת הבטן אשר אינה מדבקת.
הטיפול במקרה זה בהתאם לחשיפה / נשאות / מחלה ולפי האבחנה ע"י בדיקת מנטו או צילום חזה, במידה והתשובה חיובית יש צורך ליטול טיפול אנטיביוטי למספר חודשים.
- דלקת קרום המוח – מניניגיטיס
דלקת בקרומי המוח אשר עשויה להתרחש בשל גורם מחלה ויראלי או חיידקי, צפויה לרוב להיות מלווה בחום גבוה, כאבי ראש, הקאות ואף שינויים במצבי ההכרה.
במקרים של דלקת חיידקית אף צפויים להיות שטפי דם נקודתיים אשר אינם נעלמים בלחיצה (פטכיות).
שכיחות המחלה החיידקית הינה בתינוקות ובילדים אך המחלה עשויה להימצא אצל מבוגרים גם כן.
חשוב לציין כי המחלה הויראלית אינה מדאיגה אותנו כמטפלים ואינה מסוכנת לחיי המטופל לרוב, בשונה מהמחלה החיידקית אשר דורשת טיפול אגרסיבי בהקדם למניעת הידרדרות לנזקים נוירולוגיים ואף למוות.
החיידקים מצויים בדרכי הנשימה של חלקינו באופן קבוע, אך העברתם מעבר לקרומי ההגנה של המוח עשויה להביא להתפתחות המחלה.
החיידקים השכיחים הינם מנינגוקוק ("החיידק הטורף") פנאומוקוק – אשר לו חיסון כיום והמופילוס אינפלואנזה.
במידה ונוצרה חשיפה ודאית למנינגיטיס חיידקית יש צורך בנטילת טיפול מונע בתוך 72 שעות ע"י מנה חד פעמית של אנטיביוטיקה מסוג אופלודקס או ציפרו.
אבחנה סופית ניתנת ע"י ביצוע ניקור מותני בבית החולים – הוצאת נוזל קרום המוח דרך דיקור עמוד השדרה המותני ובחינתו במעבדה לנוכחות חיידק / וירוס.
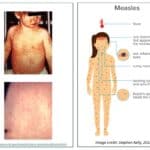
- חצבת – Measles –
מחלה נגיפית חריפה ומדבקת מאוד שגורמת לחולים בה לפריחה אופיינית ולתחושה כללית רעה. עיקר ההדבקה ע"י רסיסי רוק מזעריים המכונים אירוסולים המתעופפים עד למרחק של כמטר אחד ממערכת הנשימה של החולה.
כ- 85% מהנחשפים לנגיף נדבקים וכ-95% מהם יפתחו סימפטומים.
הנגיף מתרבה בתאי אפיתל של דרכי נשימה עליונות ומשם דרך מערכת הלימפה מתפשט בגוף ומדביק את הלחמית, מערכת הנשימה, כלי הדם הקטנים ואת מערכת העצבים המרכזית.
אצל חלק קטן מהחולים תתפתח דלקת של המוח בסמוך לשלב ההחלמה (עקב התגובה חיסונית), ואילו באנשים הסובלים מכשל חיסוני (כמו חולים אונקולוגים, איידס, דיכוי מח עצם ועוד) עלולים לסבול מהדבקה מתמשכת שעלולה להסתיים במוות.
תקופת הדגירה של הנגיף הינה של שבוע-שבועיים.
הסימנים הקליניים: הופעת חום גבוה, דלקת גרון כאשר בלוע מופיעים כתמי קופליק (נקודות זעירות בצבע לבן) הנעלמים לאחר יומיים. לאחר יום מופיעה פריחה (מתחילה בראש) אדומה שטוחה המכסה את כל הגוף.
מניעה וטיפול:מתן חיסון מוחלש (MMR) – כיום ניתן בינקות, אך יש לוודא בבגרות כי הנוגדנים קיימים וכי החיסון עודנו אפקטיבי.
לחולים בעלי כשל חיסוני שנחשפו לנגיף יש לתתחיסון סביל כנגדו המפחית את הסיכוי שיחלו או לפחות מפחית את חומרת הסימפטומים
אין טיפול אנטי-ויראלי במחלה, אולם עצם ההדבקה מהווה גורם חיסוני המונע את הישנות המחלה.
ההדבקה של המטפלים מתאפשרת במספר דרכים: חשיפה לנוזלי גוף דרך פתח או פצע בגופינו – ע"י פצע פתוח או ע"י דקירת מחט או ונפלון בזמן ביצוע פעולה רפואית: חשיפה לדם, הפרשות מעיניים, אף, פה או נוזלי זרע והפרשות ואגינליות.
אפשרות אחרת להדבקה הינה בהדבקה טיפתית של אותם אורגניזמים ע"י שיעול או עיטוש של המטופל לעברינו.
המניעה בדרך כלל הינה פשוטה למדי וכוללת מספר דרישות: עטיית כפפות בכל שלב של טיפול בחולה וסביבתו, החלפת כפפות במעבר בין מטופלים, שטיפת ידיים עם מים וסבון או חיטויים עם אלכוהול, לבישת בגדים ארוכים ומוגנים שימנעו חשיפה של פני העור, נעילת נעליים סגורות ושימוש באמצעי מיגון נוספים בכל מקרה של חשד למחלה זיהומית שעשויה לעבור בצורה טיפתית – לדוג' מסיכת פה ואף ואף אמצעי הגנה מתקדמים יותר במקרים חריגים (אמצעים שלרוב אין ברשות כוננים). המיקום ביחס לחולה חשוב גם הוא כאשר יש לעמוד בזווית שאינה חושפת אותנו להפרשות החולה במידה וישתעל או יקיא.
נקודה חשובה נוספת היא מניעת יציאה למקומות אשר מועדים לפורענות – מחלקות סגורות, בתי חולים סיעודיים, שיקומיים ומקומות אשר בהם קיימים מונשמים כרוניים כאלו ואחרים.
חיסונים מקדימים – כחלק מדרישות משרד הבריאות והארגון יש לבצע חיסונים מקדימים לצהבת B, או לבצע בדיקת נוגדנים (מומלץ גם אחת לחמש שנים) ולהעביר את האישור לארגון. חיסון צהבת A זמין הוא גם ומומלץ לאנשי מקצועות הבריאות. חיסונים כנגד שפעת משתנים בהרכבם מדי שנה ומומלצים לכלל אנשי מקצועות הבריאות כחלק מחשיפתם לחולים באופן יומיומי. לחלק מן המחלות כדוגמת צהבת B וחצבת ישנם חיסונים אשר ניתנים כיום בינקות ובילדות.
דיווח – בכל אירוע חריג של חשד לחשיפה או חשיפה ודאית למחולל, לנשא או לחולה במחלה זיהומית יש לדווח למוקד הארצי ולתעד זאת.
קיימת חשיבות רבה לתיעוד בהיבט של הטיפול והמעקב בכוננים כמו גם, דיווח למשרד הבריאות, ומעקב אחרי סביבת המטופל והמטפל למניעת הפצת מחלות זיהומיות.
הטיפול בנחשפים ייווצר ע"י הפעלת נוהל חשיפה אשר יערב מספר בעלי תפקידים בארגון ובהם אחראי חשיפה, ראשי אגף רפואה ובמידת הצורך גם רופא מייעץ וראשי אגף מתנדבים.
הפעלת נוהל חשיפה תתבצע ע"י פנייה למוקד הארצי בקו המוקלט 1221, בבקשה לדווח על אירוע חשיפה. המוקד יפתח דו"ח חשיפה, יתעד את פרטי המקרה (מיקום, סוג הקריאה, מה נמצא בפועל, פרטים דמוגרפיים ועוד) ויאסוף נתונים רלוונטיים על החשיפה – סוג וצורת חשיפה, מחלה מדוברת, כוננים שנכחו ומידת קרבתם למטופל בעת הטיפול וכל פרט רלוונטי אחר.
לאחר מילוי הדו"ח הפרטים יועברו לאחראי חשיפה אשר יבצע בירור אל מול הגורמים המקצועיים הרלוונטיים בארגון ובבתי החולים (אחות חשיפה, רופא זיהומולוג ועוד).
אחראי חשיפה ישוחח עם הכוננים ויאסוף פרטים נוספים במידת הצורך על מנת להבין את סיכוני החשיפה.
במקרים חריגים הבירור יבוצע בעת האירוע ויינתנו הנחיות לפנייה מידית לחדר מיון לצורך טיפול מניעתי בחשיפה (לדוג' דקירת מחט נגועה מחולה הפטיטיס / איידס ודאי).
במקרים כאלו יינתנו טיפולים שונים כדוגמת חיסון באימונוגלובולינים להפטיטיס או מתן קוקטייל תרופות מניעתי בחשד ל HIV.
במידה ומדובר בשחפת ניתן להיעזר במלש"חים אשר קיימים ברוב הערים ויכולים להעריך את סכנת ההדבקה, להורות על ביצוע בדיקת מנטו (2 בדיקות חוזרות במידת הצורך להערכת סכנת הדבקה בהזרקה תת עורית) או ביצוע צילום חזה על פי צורך ובהמשך על מתן טיפול אנטיביוטי ומעקב לפי צורך.
מעקב יתבצע בכל מקרה של חשד להדבקה ועשוי להימשך אף מספר חודשים בהתאם לסוג המחלה – לדוג' בהפטיטיס ובאיידס ייתכן צורך בבדיקות חוזרות לאחר 3 ו 6 חודשים על מנת לשלול הדבקה.
סד"פ מקוצר במקרה חשיפה:
- שטיפת המקום הנחשף במים זורמים וסבון למשך זמן קצר וחיטוי בספטאל סקראב במידה ויש (עיניים – במים זורמים בלבד)
- ביצוע מעקב אודות יעד פינוי המטופל ואיסוף פרטיו לבירורים עתידיים
- פתיחת דיווח חשיפה אל מול המוקד הארצי בקו מוקלט 1221
- העברת המידע הידוע לגבי האירוע והמטופל
- במידה ומדובר בחשיפה לדם עם חדירת פני העור ובחשד גבוה למטופל עם מחלה זיהומית מומלץ לפנות לחדר המיון שאליו פונה המטופל לצורך ביצוע בדיקות דם ומעקב אל מול המטופל
- הקפדה על ניקוי וחיטוי הציוד ו/או החלפתו – באמבולנסים קיימים מגבונים ייעודיים לניקוי וחיטוי ציוד מזוהם
- מעקב מול אחראי חשיפה אודות עדכונים
- המשך מעקב בידי הרופא המטפל בקופ"ח
לסיכום, חשוב להתמגן ככל הניתן בכל אירוע רפואי. במידה ונוצרה חשיפה יש צורך לתעד זאת אל מול מוקד המבצעים בהקדם האפשרי על מנת לעבור מעקב מסודר, לשמור על בריאותכם ועל בריאות סביבתכם.